Die Kuhmilchallergie (auch Kuhmilchproteinallergie oder Kuhmilcheiweißallergie genannt) ist die häufigste Nahrungsmittelallergie bei Babys. Sie manifestiert sich oft in den ersten Lebensmonaten mit vielfältigen unspezifischen Symptomen.1 Die Prognose der Kuhmilchallergie ist allerdings gut. 75 % der betroffenen Kinder tolerieren das Protein im Alter von drei Jahren. Bis zu 90 % der Kinder haben bis zum Schulalter eine Toleranz entwickelt.2
Reaktion des Immunsystems als Ursache der Kuhmilchallergie
In der Regel ist Kuhmilch das erste Allergen, mit dem Babys durch Spuren von Kuhmilchprotein in der Muttermilch oder durch die Einführung einer Säuglingsnahrung in Kontakt kommen. Kuhmilch enthält zahlreiche Proteine, die Allergien auslösen können, wobei Betroffene meist auf mehrere dieser Proteine allergisch reagieren. Am häufigsten für eine allergische Reaktion verantwortlich sind Casein und die Molkenproteine β-Lactoglobulin und α-Lactalbumin.3
Bei einer Kuhmilchallergie ist im Gegensatz zu einer Lactoseintoleranz das Immunsystem beteiligt.
Kuhmilchallergie – Vielfalt an unspezifischen Symptomen
Die Kuhmilchallergie manifestiert sich oft mit vielfältigen und unspezifischen Symptomen, was die Diagnose erschwert. Die Symptome zeigen sich bei betroffenen Säuglingen und Kleinkindern besonders häufig auf der Haut, im Gastrointestinaltrakt und an den Atemwegen.1
Bei der Mehrzahl der Säuglinge können die Symptome klinisch entweder als IgE- oder nicht-IgE-vermittelt unterschieden werden. Auch gemischte Formen sind möglich. 1
Wie manifestiert sich eine IgE-vermittelte Kuhmilchallergie bei Säuglingen?
Bei einer IgE-vermittelten Allergie auf Kuhmilch reagiert das Immunsystem übermäßig auf bestimmte Proteine in der Milch, wie z.B. Casein oder Molke. Das Immunsystem des Säuglings bildet dann Immunglobulin-E-Antikörper (IgE-Antikörper) als Reaktion auf diese Proteine. Bei erneutem Kontakt mit Kuhmilch wird die durch diese IgE-Antikörper sensibilisierte Mastzelle zur Freisetzung von Entzündungsmediatoren wie Histamin aktiviert.4
Dieser auch als Kuhmilchallergie Typ I (Soforttyp) bezeichnete Allergietyp tritt in ca. zwei Dritteln der Fälle auf. Die Symptome manifestieren sich innerhalb weniger Minuten bis zu zwei Stunden nach der Aufnahme von Kuhmilch oder Kuhmilchprodukten.1
Symptome einer IgE-vermittelten Kuhmilchallergie
IgE-vermittelte Symptome sind meist Sofortreaktionen. Diese können mehrere Zielorgane betreffen: die Haut, die Atemwege, den Gastrointestinaltrakt und das Herz-Kreislauf-System. Lebensbedrohliche anaphylaktische Reaktionen auf Kuhmilch können auftreten, sind aber glücklicherweise selten.5,6
Symptome im Gastrointestinaltrakt können alle Bereiche, vom Mund bis zum unteren Darmbereich betreffen. Dazu zählen Symptome wie die Schwellung der Lippen, oraler Juckreiz, Zungenschwellung und Engegefühl im Hals.7 Zu den unmittelbaren Symptomen, die den Magen und den oberen Darmtrakt betreffen, gehören Übelkeit, Erbrechen und Koliken, während Symptome wie Bauchschmerzen, Durchfall und gelegentlich blutige und schleimige Stühle im unteren Darmtrakt auftreten.8
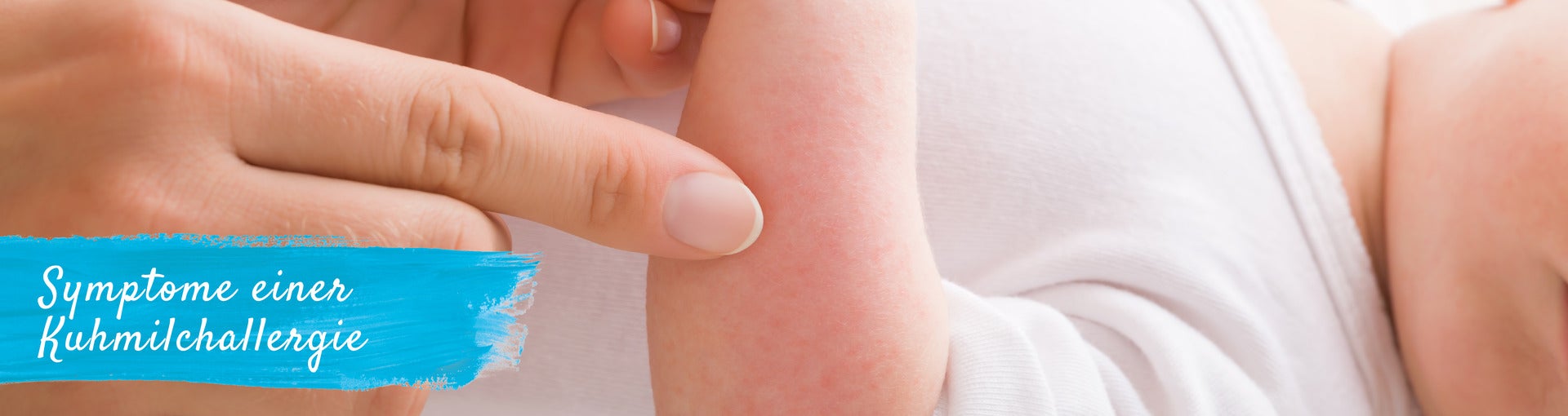
Hautreaktionen gehören zu den häufigsten Symptomen bei Babys und Kleinkindern. Zu den Hautsymptomen zählen atopische Dermatitis (Neurodermitis) und Urtikaria, jedoch auch Erytheme, Juckreiz und Angioödeme.9 Die Symptome können sowohl durch die Einnahme als auch durch den Kontakt mit Milchproteinen auf der Haut entstehen.10
Atemwegssymptome treten selten isoliert auf.11 Typische Symptome der Atemwege sind Rhinokonjunktivitis und Asthma. Bis zu 60 % der Kinder mit Kuhmilchallergie und atopischer Dermatitis entwickeln auch Asthma.12
Wie manifestiert sich eine nicht-IgE-vermittelte Kuhmilchallergie bei Säuglingen?
Bei einer nicht-IgE-vermittelten Allergie auf Kuhmilch spielt IgE keine entscheidende Rolle. Stattdessen sind andere Mechanismen des Immunsystems, wie z.B. das T-Zell-vermittelte Immunsystem, für die allergische Reaktion verantwortlich.4
Die Symptome können ähnlich wie bei der IgE-vermittelten Allergie auftreten. Da der Beginn der Symptome verzögert ist und diese erst Stunden oder sogar Tage nach dem Verzehr von Kuhmilch (Kuhmilchallergie Typ II-IV) auftreten können, ist die Diagnose schwieriger.1
Symptome einer nicht-IgE-vermittelten Kuhmilchallergie
Die meisten Spätreaktionen sind nicht-IgE-vermittelt und betreffen den Magen-Darm-Trakt. Erkrankungen der Haut und der Atemwege kommen aber ebenfalls vor.13
Gastrointestinale Reaktionen: Kuhmilchallergie ist eine der häufigsten Ursachen des FPIES(Food Protein Induced Enteropathy Syndrome), einer seltenen nicht-IgE-vermittelten Manifestation der Nahrungsmittelallergie, die 1 bis 3 Stunden nach dem Verzehr von Milchprotein auftritt und zu wiederholtem Erbrechen, Diarrhö und weiteren klinischen Symptomen, wie Lethargie, Hypotonie, Hypothermie bis hin zu Stoffwechselentgleisungen führen kann.14,15
Die EoE (Eosinophilic Esophagitis), eine Entzündung der Speiseröhre16, ist in den letzten zehn Jahren immer häufiger geworden und ist gekennzeichnet durch Dysphagie und Bolusimpaktationen, Brust- und Bauchschmerzen sowie Nahrungsverweigerung.17 In schwereren Fällen kommt es zu einer Gedeihstörung oder Gewichtsverlust. Viele Patienten mit EoE haben IgE-Antikörper gegen bestimmte Nahrungsmittelallergene, aber die Entzündung der Speiseröhre beruht vermutlich auf nicht-IgE-vermittelte Mechanismen.18
FRIAP (Food Protein-Induced Allergic Proctocolitits), eine entzündliche, nicht-IgE-vermittelte Veränderung im Dickdarm. Dabei kann es zu blutigem oder schleimigem Stuhl kommen, der von Durchfall begleitet sein kann. Die Säuglinge zeigen dabei einen gesunden Allgemeinzustand.19
GERD (Gastroesophageal Reflux Disease), eine Erkrankung bei der der Mageninhalt in die Speiseröhre zurückfließt. Dadurch kann es zu Sodbrennen und Erbrechen, aber auch zu Reizbarkeit und chronischem Husten kommen.20
FPE (Food Protein-Induced Enteropathy), eine durch Nahrungsmittel ausgelöste Schädigung der Darmschleimhaut. Begleitet von intermittierenden Durchfällen und Erbrechen kann es zu Malabsorption und Gedeihstörungen kommen.14
Das heißt, Sofortreaktionen auf Kuhmilchprotein sind meist IgE-vermittelt und reichen von Symptomen der Haut oder der Atemwege bis zum anaphylaktischen Schock. Nicht-IgE-vermittelte Spätreaktionen zeigen sich häufig gastrointestinal. Spätreaktionen können sogar bis zu einer Woche nach Konsum von Kuhmilch auftreten.1 Die verschiedenen Formen unterscheiden sich vor allem in den beteiligten Immunzellen, die entsprechend charakteristische Manifestationen bei Säuglingen hervorrufen.1
Verdauung
- Dysphagie
- Reflux und Regurgitation
- Kolik
- Bauchschmerzen
- Erbrechen – Appetitlosigkeit, Nahrungsverweigerung
- Durchfall ± intestinaler Eiweiß- oder Blutverlust
- Verstopfung ± perianaler Ausschlag
- Gedeihstörung
- Okkulter Blutverlust
- Eisenmangelanämie
Bis zu 60% der betroffenen Kinder zeigen Verdauungssymptome.
Atemwege
- Laufende Nase
- Keuchen oder pfeifende Atmung
- Chronischer Husten (alles ohne Zusammenhang mit Infektionen)
Bis zu 30% der betroffenen Kinder zeigen Atemwegssymptome.
Haut
- Urtikaria
- Atopische Dermatitis (Ekzem)
- Ausschlag
- Angioödem
Bis zu 70% der betroffenen Kinder zeigen Symptome, die die Haut betreffen.
Allgemein
- Anaphylaxie
- Schockähnliche Symptome mit schwerer metabolischer Azidose
- Kindliche Schlaflosigkeit
- Untröstliches Weinen
Untröstliches Weinen ist sehr häufig bei Säuglingen mit einer Kuhmilchallergie, während Anaphylaxie sehr selten auftritt.
Zusammenfassend lässt sich sagen, dass sich eine Kuhmilchallergie mit einer Vielzahl von Symptomen zeigt, die auch eine Vielzahl verschiedener anderer Erkrankungen widerspiegeln. Die Herausforderung ist es, mit einer detaillierten Anamnese und geeigneten Laboruntersuchungen die richtige Diagnose zu stellen.
Die Symptome einer Kuhmilchallergie sind oft nicht eindeutig - eine genaue Diagnose ist wichtig
Die Anzahl der von den Eltern vermuteten Fälle von Kuhmilchallergie ist etwa 10-mal so hoch wie die tatsächliche Rate bei Kindern.1 Eltern setzen ihre Kinder daher oft auf eine unnötige Diät ohne angemessene medizinische und diätetische Begleitung. Diese unangemessenen Diätbeschränkungen können zu einer unausgewogenen Ernährung führen, insbesondere im ersten Lebensjahr.
Aufgrund der Unspezifität der Symptome bei einer Kuhmilchallergie kann es jedoch auch häufig zu einer Unterdiagnostik kommen. Kinder mit Kuhmilchallergie werden oft nicht als solche erkannt und erhalten daher keine angemessene Behandlung.22 Vor allem bei häufig vorkommenden gastrointestinalen Symptomen wie Regurgitation und Säuglingskoliken, wird oft nicht direkt an Kuhmilchallergie als Ursache gedacht. Dadurch verzögern sich Diagnose und Behandlung.
CoMiSS® unterstützt die Diagnose einer Kuhmilchallergie
Ein internationales Expertenteam hat einen Symptom Score für die Kuhmilchallergie entwickelt, den CoMiSS® (Cow's Milk Related Symptom Score). Dieser wurde für klinische Studien sowie für den pädiatrischen Alltag entwickelt um eine mögliche Kuhmilchallergie frühzeitig zu erkennen. Das CoMiSS®-Awarenesstool berücksichtigt die Beeinträchtigung des allgemeinen Wohlbefindens, Haut-, gastrointestinale und respiratorische Symptome. Zur Bestätigung der Diagnose sind weitere Tests notwendig. Entscheidend sind eine detaillierte Anamnese und die Reaktion auf Elimination und Provokation. Der CoMiSS® unterstützt die frühzeitige Diagnose einer Kuhmilchallergie, ist allein jedoch nicht für die gesicherte Diagnose ausreichend. Gleichzeitig eignet er sich zur Verlaufsbeurteilung während therapeutischen Interventionen, wie einer diagnostischen Eliminationsdiät.2
Kuhmilchallergie – wie behandeln?
Zur Behandlung der Kuhmilchallergie muss Kuhmilchprotein vollständig aus der Ernährung des Säuglings eliminiert werden. Mütter sollten zum Weiterstillen ermutigt werden, müssen aber eventuell auf Milch und Milchprodukte verzichten. Wenn Stillen nicht möglich ist, dann stehen Spezialnahrungen auf Basis von extensiv hydrolysiertem Molkeneiweiß (eHF) oder Aminosäuren (AAF) zur Verfügung.1,23
Unser Sortiment an individuellen Spezialnahrungen
Nestlé Health Science bietet eine Reihe von Spezialnahrungen an, die auf die spezifischen Bedürfnisse von Säuglingen und Kleinkindern mit Kuhmilchallergie zugeschnitten sind. Unsere Spezialnahrungen Althéra®, Alfamino® und Alfamino® Junior (Vanille-Geschmack) enthalten alle wichtigen Nährstoffe, um eine altersgerechte Entwicklung von Säuglingen und Kleinkindern zu fördern und sorgen für eine schnelle24 und effektive25,26 Symptomlinderung. Darüber hinaus enthalten diese Spezialnahrungen Humane Milch-Oligosaccharide* (HMO), die drittgrößte feste Komponente in Muttermilch, die das Immunsystem und Mikrobiom von Säuglingen und Kleinkindern mit Kuhmilchallergie unterstützen.27,28
Service und Kontakt
Wir sind für Sie und Ihre Patient:innen da:
 Infotelefon: 0800 1001635 (kostenfrei)
Infotelefon: 0800 1001635 (kostenfrei) Mo.-Do.: 9-17 Uhr Fr.: 9-15 Uhr
Literaturhinweise:
- Vandenplas Y et al JPGN 2024;78: 386-413.
- Koletzko S et al. J Pediatr Gastroenterol Nutr. 2012;55(2):221-9.
- Wal JM. Cow’s milk proteins/allergens. Ann Allergy Asthma Immunol. 2002;89(6 Suppl 1):3-10
- Berin MC. Pathogenesis of IgE-mediated food allergy. Clin Exp Allergy. 2015 Oct;45(10):1483-96.
- Sabra A, Bellanti JA, Rais JM, Castro HJ, de Inocencio JM, Sabra S. IgE and non-IgE food allergy. Ann Allergy Asthma Immunol. 2003;90(Suppl 3):71–76.
- Chehade M, Mayer L. Oral tolerance and its relation to food hypersensitivities. J Allergy Clin Immunol. 2005; 115:3–12.
- Sugii K, Tachimoto H, Syukuya A, Suzuki M, Ebisawa M. Association between childhood oral allergy syndrome and sensitization against four major pollens (Japanese cedar, orchard grass, short ragweed, alder). Arerugi. 2006; 55:1400 –1408.
- Sprikkelman AB, Heymans HS, Van Aalderen WM. Development of allergic disorders in children with cow’s milk protein allergy or intolerance in infancy. Clin Exp Allergy. 2000; 30:1358 –1363
- American College of Allergy, Asthma, & Immunology. Food allergy: a practice parameter. Ann Allergy Asthma Immunol. 2006;96(Suppl 2):S1–S68
- Tan BM, Sher MR, Good RA, Bahna SL. Severe food allergies by skin contact. Ann Allergy Asthma Immunol. 2001; 86:583–587
- Spergel JM, Fiedler J. Food Allergy and additives: triggers in asthma. Immunol Allergy Clin North Am. 2005; 25:149 –167
- James JM, Bernhisel-Broadbent J, Sampson HA. Respiratory reactions provoked by double-blind food challenges in children. Am J Respir Crit Care Med. 1994; 149:59 – 64
- Sampson HA. Food allergy. Part 2: diagnosis and management. J Allergy Clin Immunol. 1999; 103:981–989
- Labrosse et al. Non-IgE-Mediated Gastrointestinal Food Allergies in Children: An Update. Nutrients 2020, 12, 2086
- Nowak-Wegrzyn A et al.: International consensus guidelines for the diagnosis and management of food protein-induced enterocolitis syndrome: Executive summary-Workgroup Report of the Adverse Reactions to Foods Committee, American Academy of Allergy, Asthma & Immunology. J Allergy Clin Immunol 2017, 139:1111–1126. E4
- Lucendo AJ et al. Guidelines on eosinophilic esophagitis: evidence-based statements and recommendations for diagnosis and management in children and adults. United European Gastroenterol J 2017, 5:335–358.
- Votto M et al.: Diet Therapy in Eosinophilic Esophagitis. Focus on a Personalized Approach. Front. Pediatr 2022, vol. 9 :820192.
- Liacouras CA. Eosinophilic oesophagitis: treatment in 2005. Curr Opin Gastroenterol. 2006; 22:147–152
- Mennini et al. World Allergy Organization Journal (2020) 13:100471.
- Farahmand et al. Cow’s Milk Allergy among Children with Gastroesophageal Reflux Disease. Gut and Liver 2011, 5 (3), 298–301.
- Koletzko S, Heine RG. Non-IgE mediated cow's milk allergy in EuroPrevall. Allergy. 2015 Dec;70(12):1679-80. doi: 10.1111/all.12681. PMID: 26769086.
- Schoemaker AA, Sprikkelman AB, Grimshaw KE, et al. Incidence and natural history of challenge-proven cow’s milk allergy in European children - EuroPrevall birth cohort. Allergy. 2015; 70:963–972
- Worm M et al. Allergologie 2021; 44(7): 488–541
- Quantilope. Bis zu 90% der befragten Pädiater stimmen dem Abklingen der üblichen Symptome in weniger als 7 Tagen zu. Med. Fachpersonal aus Deutschland 2021; Studie auf Anfrage.
- Nowak-Wegrzyn A et al. Clin Pediatr (Phila) 2015; 54: 264–273
- Hegar B et al. Pediatr Gastroenterol Hepatol Nutr 2019;22(4):330–340.
- Vandenplas Y, et al. Nutrients. 2022 Jan 26;14(3):530.
- Gold M. et al. Nutrients 2022;14(11):2297.
*Die in Althéra®, Alfamino® und Alfamino® Junior (Vanille-Geschmack) enthaltenen, strukturidentischen humanen Milch-Oligosaccharide (2'FL & LNnT) sind nicht aus Muttermilch gewonnen.
Wichtige Hinweise: Stillen bietet Säuglingen den besten Start ins Leben. Althéra®, Alfaré®, Alfamino®, Alfamino® Junior und Alfamino® Junior Vanille-Geschmack sind Lebensmittel für besondere medizinische Zwecke (bilanzierte Diäten) und müssen unter ärztlicher Aufsicht verwendet werden, nachdem alle Ernährungsoptionen einschließlich Stillen umfassend geprüft wurden. Althéra® ist geeignet zum Diätmanagement bei Kuhmilchallergie. Alfaré® ist geeignet zum Diätmanagement bei gastrointestinalen Störungen (Malabsorption und Maldigestion), Kuhmilchallergie/Nahrungsmittelunverträglichkeiten. Alfamino®, Alfamino® Junior und Alfamino® Junior Vanille-Geschmack sind geeignet zum Diätmanagement bei schwerer Kuhmilchallergie und/oder Nahrungsmittelunverträglichkeiten. Althéra®, Alfaré® und Alfamino® sind als einzige Nahrungsquelle geeignet für Säuglinge von Geburt an. Alfamino® Junior und Alfamino® Junior Vanille-Geschmack sind als einzige Nahrungsquelle geeignet ab 1 Jahr.
Kontraindikationen: Althéra®, Alfaré®, Alfamino®, Alfamino® Junior und Alfamino® Junior Vanille-Geschmack sind nicht geeignet bei Galaktosämie und Glucose-Galaktose-Malabsorption.